Kineserna tror inte på Källkritikbyrån!
https://kallkritikbyran.se/inga-belagg-for-att-c-vitamin-stoppar-corona-viruset/
Det är ingen mirakelmedicin men det ska enligt
flera vara viktigt för att ha bra immunceller. Ett bra immunförsvar är
viktigt i kampen mot alla infektioner.
Vi hittar följande
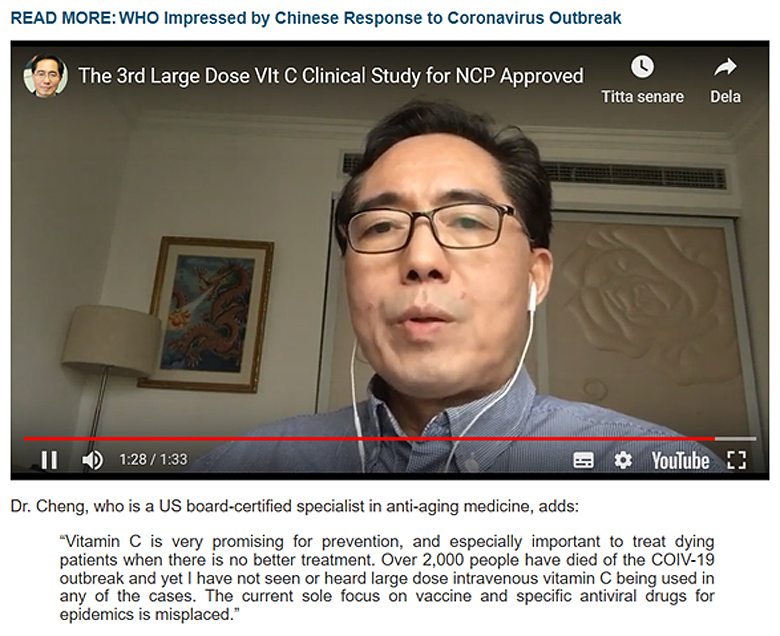
“Early and sufficiently large doses of intravenous vitamin C are
critical. Vitamin C is not only a prototypical antioxidant, but also
involved in virus killing and prevention of viral replication. The
significance of large dose intravenous vitamin C is not just at
antiviral level. It is acute respiratory distress syndrome (ARDS) that
kills most people from coronaviral pandemics (SARS, MERS and now NCP).
ARDS is a common final pathway leading to death.
Detta låter väldigt
bra men kan det vara sant. Det är detta som Källkritikbyrån inte tror är
sant. Enligt Källkritikbyrån avfärdas detta av andra experter.
Vi tittar på en annan artikel
“Chinese Medical Team Report Successful Treatment Of Coronavirus
Patients With High-Dose Vitamin C” är
rubriken till artikeln.
En
underrubrik
lyder:

I texten ovan fanns länken till den kinesiska
texten vilken är översatt nedtill. Där kan du se att högdos C-vitamin
behandling ingår i den kinesiska behandlingen av Coronaviruset. Men vad
jag förstår är det inte bara C-vitaminbehandling.
Den kinesiska artikeln:
Expertkonsensus om
omfattande behandling av coronavirussjukdom i Shanghai 2019
Shanghai Medical
Association för 1 vecka sedan

3月1日,由上海市医学会承办的《中华传染病杂志》网络预发表了《上海市2019冠状病毒病综合救治专家共识》(http://rs.yiigle.com/m/yufabiao/1183266.htm),引起了业内广泛关注,上海电视台也于昨晚进行了新闻报道。此共识由代表上海新型冠状病毒肺炎救治最强医学力量的30位专家,通过对临床300多例病患的研究总结,并充分吸取国内外同行的救治经验,最终形成了 “上海方案”。文章最后附上这30位(18位执笔专家和12位咨询专家)来自上海各家医疗机构的相关学科专家名单
。Översättningen
av artikeln är gjord av Google translate från
https://mp.weixin.qq.com/s/bF2YhJKiOfe1yimBc4XwOA
Scrolla ned så finner du detta med högdos C-vitamin.
Den 1 mars publicerade den kinesiska tidskriften för infektionssjukdomar, som var värd av Shanghai Medical Association, förhands "Expert Consensus on ComprehensiveTreatmentof Coronavirus in Shanghai 2019" (http://rs.yiigle.com/m/yufabiao/1183266 .htm), som väckt stor uppmärksamhet i branschen. Shanghai TV rapporterade också om nyheterna i går kväll. Denna konsensus nåddes av 30 experter som representerade den starkaste medicinska kraften för behandling av coronaviruspneumoni av ny typ i Shanghai. Genom studien och sammanfattningen av mer än 300 kliniska patienter, och fullt ut lärande av behandlingsupplevelsen för kollegor hemma och utomlands, bildades slutligen "Shanghai-planen". I slutet av artikeln bifogas listan med 30 ämnesexperter (18 skrivexperter och 12 konsultexperter) från olika medicinska institutioner i Shanghai.
Corona-virussjukdom 2019 (COVID-19) rapporterades först den 31 december 2019 i Wuhan, Hubei-provinsen. COVID-19, som en luftvägsinfektionssjukdom, har inkluderats i infektionssjukdomar av klass B enligt lagen i Folkrepubliken Kina om förebyggande och kontroll av infektionssjukdomar och hanterats som en infektionssjukdom av klass A.
Med en fördjupad förståelse av sjukdomen har COVID-19 samlat en viss erfarenhet av förebyggande och kontroll av COVID-19. Shanghai New Coronary Virus Disease Clinical Treatment Expert Group följer National New Coronary Virus PneumoniaDiagnosis and Treatment Program och utnyttjar fullständigt behandlingsupplevelsen hos kollegor hemma och utomlands för att förbättra framgångsgraden för klinisk behandling och minska dödlighetsgraden hos patienter, förhindra utvecklingen av sjukdomen och gradvis minska sjukdomen Andelen patienter med svår sjukdom förbättrar deras kliniska prognos. Baserat på kontinuerlig optimering och förfining av behandlingsplanen har expertkonsensus bildats om relevant klinisk diagnos och behandling.
I. Etiologi och epidemiologiska egenskaper
2019 nya coronavirus (2019-nCoV) är ett nytt coronavirus som tillhör släktet β. Den 11 februari 2020 utsåg Internationella kommittén för taxonomi av virus (ICTV) viruset allvarligt akut respiratoriskt syndrom coronavirus 2 (SARS-CoV-2). Patienter med COVID-19 och asymptomatisk infektion kan överföra 2019-nCoV. Överföring av andningsdroppar är överföringsvägen och kan också överföras via kontakt. Det finns också risken för aerosolöverföring i slutna slutna utrymmen. COVID-19 patienter kan upptäcka 2019-nCoV i avföring, urin och blod; vissa patienter kan fortfarande testa positivt för fekal patogen nukleinsyra efter det patogena nukleinsyratestet i andningsprover är negativt. Publiken är generellt mottaglig. Barn, spädbarn och små barn utvecklar också sjukdom, men tillståndet är relativt milt.
Kliniska egenskaper och diagnos
(A) kliniska egenskaper
Inkubationsperioden är 1 till 14 d, mestadels 3 till 7 d, med ett genomsnitt på 6,4 d. Huvudsakliga symtom är feber, trötthet och torr hosta. Kan åtföljas av rinnande näsa, ont i halsen, täthet i bröstet, kräkningar och diarré. Vissa patienter har milda symtom, och några få patienter har inga symtom eller lunginflammation.
De äldre och de som lider av grundläggande sjukdomar som diabetes, hypertoni, kranskärl aterosklerotisk hjärtsjukdom och extrem fetma tenderar att utveckla svår sjukdom efter infektion. Vissa patienter utvecklar symtom som dyspné inom en vecka efter sjukdomens början.I svåra fall kan de utvecklas till akut andningsbesvärssyndrom (ARDS) och dysfunktion med flera organ. Tiden till progression till svår sjukdom var cirka 8,5 dagar. Det är värt att notera att under svåra och kritiskt sjuka patienter kan det finnas måttlig till låg feber, även utan uppenbar feber. De flesta patienter har en god prognos, och dödsfall är vanligare hos äldre och personer med kronisk underliggande sjukdom.
Den tidiga CT-undersökningen visade flera små fläckar eller markglasskuggor, och den inre strukturen hos CT-skannorna förtjockades i form av nätkablar, vilket var uppenbart i den yttre lungzonen. Några dagar senare ökade lesionerna och omfattningen utvidgades, och visade omfattande lungor, flera markglasskuggor eller infiltrerande lesioner, varav vissa visade konsolidering av lungorna, ofta med bronkiala uppblåsningstecken och pleuralaeffusioner var sällsynta. Ett litet antal patienter utvecklades snabbt, med bildförändringar nådde en topp på dagarna 7 till 10 av kursen. Typisk "vit lunga" -prestanda är sällsynt. Efter att ha återgått till återhämtningsperioden reduceras lesionerna, omfånget minskas, de exsudativa skadorna absorberas, en del av fiberkabelens skugga uppträder, och vissa patiens lesioner kan absorberas fullständigt.
I det tidiga stadiet av sjukdomen var det totala antalet vita blodkroppar i perifert blod normalt eller minskat och lymfocytantalet minskade. Vissa patienter kan ha onormal leverfunktion och nivåerna av laktatdehydrogenas, muskelenzym och myoglobin kan öka; troponinnivåerna kan höjas. De flesta patienter hade förhöjda CRP- och ESR-nivåer och normala procalcitoninnivåer. I svåra fall är D-dimer-nivåer förhöjda, andra koagulationsindikatorer är onormala, mjölksyranivåer är förhöjda, perifera blodlymfocyter och CD4 + T-lymfocyter reduceras gradvis och elektrolytstörningar och ojämnheter i syrabas orsakas av metabolisk alkalos Se mer. Förhöjda nivåer av inflammatoriska cytokiner (såsom IL-6, IL-8, etc.) kan uppstå under sjukdomens progression.
(Två) diagnostiska kriterier
Misstänkt fall:
Kombinerat med följande epidemiologiska historia och kliniska manifestationer. Misstänkta fall diagnostiserades ha någon epidemiologisk historia och uppfyllde två av de kliniska manifestationerna, eller hade ingen tydlig epidemiologisk historia men uppfyllde tre av de kliniska manifestationerna.
Epidemiologisk historia: reshistorik eller uppehållshistoria för Wuhan City och omgivande områden, eller andra samhällen med fallrapporter inom 14 dagar före början; historia med kontakt med 2019-nCoV-infektion (positivt nukleinsyratest) inom 14 dagar före början ; Patienter med feber eller andningssymptom från Wuhan och omgivande områden eller från samhällen med fallrapporter inom 14 dagar före sjukdomens början; ② Kliniska manifestationer: feber och / eller andningssymtom; med ovan nämnda bildfunktioner hos den nya coronaviruspneumonin, det totala antalet vita blodkroppar är normalt eller minskat i det tidiga stadiet av början och lymfocytantalet minskas.
2. Bekräftade fall: De med en av följande etiologiska bevis diagnostiseras som bekräftade fall. Flu Realtids fluorescerande omvänd transkription PCR upptäckt 2019-nCoV nukleinsyra positiv. ② Viral gensekvensering avslöjade hög homologi med den kända 2019-nCoV. Take Ta sputum så mycket som möjligt, med undantag för nasofaryngealavattpinnar. Patienter som genomgår trakeal intubation kan samla in sekretioner i nedre luftvägar och skicka viralt nukleinsyratest positivt.
(Tre) differentiell diagnos
Det skiljer sig huvudsakligen från andra kända virala pneumonier såsom influensavirus, parainfluensavirus, adenovirus, respiratoriskt syncytialt virus, rinovirus, humant metapneumovirus, svårt akut respiratoriskt syndrom (SARS) koronavirus, etc. , Skiljer sig från Mycoplasma pneumoniae, Chlamydia lunginflammation och bakteriell lunginflammation. Dessutom måste den särskiljas från icke-infektionssjukdomar såsom pulmonellainterstitiella lesioner och organiserande lunginflammation orsakad av bindvävssjukdomar såsom vasculit och dermatomyositis.
(Fyra) klinisk klassificering
1. Mild: De kliniska symtomen är små och inga manifestationer av lunginflammation vid avbildning undersökning.
2. Vanlig typ: feber, luftvägsymtom, etc. Pneumoni manifestationer vid avbildning undersökning.
Tidig varning om allvarliga fall av vanliga patienter bör stärkas. Baserat på aktuella kliniska studier ökade äldre (i åldern> 65 år) med underliggande sjukdomar, CD4 + T-lymfocytantal <250 / µL, nivåerna i IL-6 i blod ökade signifikant, och skador hittades vid lungavbildning under 2-3 dagar Betydande framsteg> 50%, mjölkdehydrogenas (LDH)> 2 gånger den övre gränsen för normalvärdet, mjölksyra i blodet> 3 mmol / L, metabolisk alkalos, etc. är alla tidiga varningsindikatorer för svår sjukdom.
3. Tung: något av följande. ① Andnöd, andningsfrekvens ≥ 30 gånger / min; ② I vilotillstånd, arteriell syre-mättnad (SaO2) 93%; ③ arteriellt partiellt tryck av syre, PaO2) / fraktion av inspirerad syre (FiO2) <300 mmHg (1 mmHg = 0,133 kPa). Vid höga höjder (över 1 000 m) bör PaO2 / FiO2 korrigeras enligt följande formel: PaO2 / FiO2 × [Atmosfäriskt tryck (mmHg) / 760].
Pulmonal avbildning undersökning visade att lesionerna utvecklades signifikant inom 24 till 48 timmar, och de med mer än 50% av lesionerna hanterades som allvarliga.
4. Farligt: En person som uppfyller något av följande villkor kan bedömas som kritisk. ① Andningsfel inträffar och kräver mekanisk ventilation; Chock uppstår; I kombination med annat organsvikt krävs ICU-övervakning och -behandling.
(5) Klinisk övervakning
Patientens kliniska manifestationer, vitala tecken, vätskevolym, gastrointestinal funktion och mental tillstånd övervakas dagligen.
Alla patienter övervakades dynamiskt med avseende på terminal syrgasmättnad. För kritiskt sjuka och kritiskt sjuka patienter utförs en snabb analys av blodgas enligt förändringar i tillståndet; blodrutin, elektrolyter, CRP, procalcitonin, LDH, indikatorer för blodkoagulationsfunktion, mjölksyra i blodet, etc. testas minst en gång varannan dag; leverfunktion, njurfunktion , ESR, IL-6, IL-8, lymfocytundersättningar, åtminstone en gång var tredje dag; bröstbildsundersökning, vanligtvis varannan dag. För patienter med ARDS rekommenderas rutinmässig ultraljudundersökning av hjärta och lungor vid sängen för att observera extravaskulärt lungvatten och hjärtparametrar. För övervakning av patienter med extrakorporealmembranoxygenering (ECMO), se implementeringsavsnittet för ECMO.
Behandlingsplan
(A) antiviral behandling
Du kan prova hydroxiklorokinsulfat eller klorokinfosfat, eller Abidol för oral administrering, interferonförstörning och inhalation, interferon κ är att föredra, och interferon α som rekommenderas av det nationella systemet kan också tillämpas. Det rekommenderas inte att använda 3 eller flera antivirala medel samtidigt. Den virala nukleinsyran bör stoppas i tid efter att den blir negativ. Effekten av alla antivirala läkemedel återstår att utvärderas i ytterligare kliniska studier.
För patienter med allvarliga och kritiska virala nukleinsyrapositiver kan återhämtningspatienter testas för återhämtningsplasma. För detaljerad drift och hantering av biverkningar, se "Kliniskt behandlingsprogram för återhämtning av nya patienter med kranskad lunginflammation under återhämtningsperioden" (försöksversion 1). Infusion inom 14 dagar från början kan vara mer effektiv. Om den virala nukleinsyran upptäcks kontinuerligt i det senare stadiet av sjukdomen, kan återhämtningsperioden för plasmabehandling också testas.
(Två) behandling av lätta och vanliga patienter
Den stödjande
behandlingen måste stärkas för att säkerställa tillräckligt med värme,
uppmärksamma vatten- och elektrolytbalansen för att upprätthålla den
interna miljöns stabilitet, noga övervaka patientens vitala tecken och
fingerens syremättnad. Ge effektiv syreterapi i tid. Antibakterier och
glukokortikoider används inte i princip. Patientens tillstånd måste
övervakas noggrant.Om sjukdomen utvecklas väsentligt och det finns risk
för att bli allvarlig, rekommenderas det att vidta omfattande åtgärder
för att förhindra att sjukdomen utvecklas till svår. Lågdos korta kurs
glukokortikoider kan användas med försiktighet (se tillämpningsavsnittet
av glukokortikoider för specifika protokoll). ). Heparin-antikoagulation
och högdos
C-vitamin rekommenderas. Heparin med
låg molekylvikt 1 till 2 per dag, fortsatte tills patientens
D-dimer-nivå återvände till det normala. När
fibrinogen-nedbrytningsprodukt (FDP) är> 10 μg / ml och / eller D-dimer
≥5 μg / ml, byt till ofraktionerat heparin.
C-vitamin administreras i en dos av 50 till 100 mg / kg per dag, och den kontinuerliga användningstiden syftar till en betydande förbättring av syreindexet. Om lungskadorna fortskrider, rekommenderas att applicera en stor dos bredspektrumproteashämmare, ulinastatin, vid 600 till 1 miljon enheter / dag tills lungundersökningen förbättras. I händelse av en "cytokin storm" rekommenderas intermittent kort veno-venös hemofiltration (ISVVH).
(III) Organfunktionsstödjande behandling för allvarliga och kritiskt sjuka patienter
1. Skydd och underhåll av cirkulationsfunktion: implementera principen om tidig aktiv kontrollerad vätskeersättning. Det rekommenderas att utvärdera den effektiva volymen och initiera vätsketerapi så snart som möjligt efter införandet. Allvarliga patienter kan välja intravenös eller transkolonisk vätskeupplivning beroende på förhållandena. Det föredragna tillskottet är mjölkat Ringers lösning. När det gäller vasoaktiva läkemedel rekommenderas noradrenalin och dopamin för att bibehålla vaskulär ton och öka hjärtproduktionen. För patienter med chock är norepinefrin det första valet. Det rekommenderas att starta lågdos vasoaktiva läkemedel samtidigt som vätska återupplivas för att upprätthålla cirkulationsstabilitet och undvika överdriven vätskeinfusion. Hjärtmedicinska läkemedel rekommenderas för svåra och kritiskt sjuka patienter, och lugnande medel som hämmar hjärtat undviks så mycket som möjligt. För patienter med sinusbradykardi kan isoprenalin användas. För patienter med sinusrytme rekommenderas en hjärtfrekvens <50 slag / min och hemodynamisk instabilitet, intravenös pumpning av lågdos isoproterenol eller dopamin för att bibehålla hjärtfrekvensen på cirka 80 slag / min.
2. Minska interstitiell lunginflammation: 2019-nCoV leder till allvarliga interstitiella lungskador som kan orsaka försämring av lungfunktionen. Det rekommenderas att använda en stor dos av en bredspektrum proteashämmareulinastatin.
3. Skydd av njurfunktion: Rimlig antikoagulantbehandling och lämplig vätsketerapi rekommenderas så snart som möjligt. Se kapitel "Cytokin storm" för förebyggande, skydd och underhåll av cirkulationsfunktionen.
4. Skydd av tarmfunktion: Prebiotika kan användas för att förbättra tarmmikroekologin hos patienter. Använd rå rabarber (15-20 g plus 150 ml varmt kokande vatten) eller Dachengqi avkok för oral administrering eller lavemang.
5. Näringsstöd: parenteral näring föredras, via näsfoder eller via jejunum. Hela proteinets näringspreparat föredras och energin är 25 till 35 kcal / kg (1 kcal = 4,144 kJ) per dag.
6. Förebyggande och behandling av cytokinstorm:
Det rekommenderas att använda stora doser vitamin C och ofraktionerat heparin. Stora doser C-vitamin injiceras intravenöst i en dos av 100 till 200 mg / kg per dag. Längden på kontinuerlig användning är att avsevärt förbättra syreindexet. Det rekommenderas att använda stora doser. Dos av bredspektrumproteasinhibitornulinastatin, ges 1,6 miljoner enheter, en gång var 8: e timme, under mekanisk ventilation, när syrgasindex> 300 mmHg kan reduceras till 1 miljon enheter / d. Antikoagulation kan tas Behandlingen skyddar endotelceller och minskar frisättningen av cytokiner. När FDP ≥ 10 µg / ml och / eller D-dimer ≥ 5 μg / ml ges antikoagulering till ofraktionerat heparin (3 till 15 IE / kg per timme). Heparin används för första gången. Patientens koagulationsfunktion och blodplättar måste granskas igen 4 h senare. ISVVH används i 6 till 10 timmar varje dag.
7. Sedation och konstgjord viloläge: Patienter som genomgår mekanisk ventilation eller som får ECMO måste lugna på grund av smärtstillande. För patienter med svår konfrontation mellan maskiner och maskiner under upprättandet av en konstgjord luftväg rekommenderas kortvarig applicering av lågdosmuskelavslappningsmedel. Viloläge-behandling rekommenderas för svåra patienter med syreindex <200 mmHg. Konstgjord viloläge kan minska kroppens ämnesomsättning och syreförbrukning och samtidigt utvidga lungblodkärlen för att förbättra syresättningen avsevärt. Det rekommenderas att använda kontinuerlig intravenös bolusmedicinering och patientens blodtryck bör noggrant övervakas. Använd opioider och dexmedetomidin med försiktighet. Eftersom svårt sjuka patienter ofta har förhöjda IL-6-nivåer, som lätt kan leda till uppblåsthet, bör opioider undvikas; 2019-nCoV kan fortfarande hämma sinus nodfunktion och orsaka sinus bradykardi, så det bör användas med försiktighet på hjärtat. Hämmande lugnande medel. För att förhindra förekomst och förvärring av lunginfektioner och för att undvika långvarig överdödning, försök att dra tillbaka muskelavslappnande medel så snart som möjligt. Det rekommenderas att noga övervaka djupet av lugnande.
8. Syreterapi och andningsstöd: ① nasal kanyl eller maskerad syrebehandling, SaO2 ≤93% under vilande luftkondition, eller SaO2 <90% efter aktivitet, eller syreindex (PaO2 / FiO2) 200-300mmHg; Med eller utan andningsbesvär rekommenderas kontinuerlig syrebehandling. ② Högflödet nasal kanylsyreterapi (HFNC), tar emot nasal kanyl eller maskerad syrebehandling i 1-2 timmar, syresättning inte uppfyller behandlingskraven och andningsbesvär förbättras inte, eller hypoxemi under behandlingen Och / eller förvärring av andningsbesvär, eller ett syreindex på 150 till 200 mmHg; HFNC rekommenderas. ③ Non-invasiv positiv tryckventilation (NPPV), som får 1 till 2 timmar HFNC-syresättning uppnår inte behandlingseffekten, och det är ingen förbättring i andningsbesvär, eller hypoxemi och / eller förvärring av andningsbesvär under behandling, eller När syrgasindexet är 150 ~ 200 mmHg kan NPPV väljas. ④Invasiv mekanisk ventilation, HFNC- eller NPPV-behandling uppfyller inte behandlingskraven för 1 till 2 timmars syresättning, och andningsbesväret förbättras inte, eller hypoxemi och / eller förvärring av andningsbesvär under behandling, eller syreindex <150 mmHg; invasiv ventilation bör övervägas. Skyddsventilationsstrategier med en liten tidvattensvolym (4-8 ml / kg idealisk kroppsmassa) som kärna föredras.
9. Implementering av ECMO: De som uppfyller ett av följande villkor kan överväga att genomföra ECMO. ① PaO2 / FiO2 <50 mmHg i mer än 1 timme; ② PaO2 / FiO2 <80 mmHg under mer än 2 timmar; ③ Arteriellt blod pH <7,25 med PaCO2> 60 mmHg i mer än 6 timmar. ECMO-läge är föredraget för intravenös-venös ECMO.
(4) Särskilda problem och behandling vid behandling
1. Användning av glukokortikoider: Använd glukokortikoider med försiktighet. Avbildning visade signifikant framsteg i lunginflammation. Patienter med SaO2 93% eller andnöd (andningsfrekvens ≥ 30 andetag / min) eller syreindex ≤ 300 mmHg utan tillstånd av syreinhalering. Glukokortikoider kan tillsättas med risk för intubation. Patienter rekommenderas att omedelbart dra sig ur glukokortikoidanvändning när intubation eller ECMO-stöd kan upprätthålla effektiva syrehalter i blodet. För icke-svåra patienter som använder metylprednisolon kontrolleras den rekommenderade dosen 20 till 40 mg / d, svåra patienter kontrolleras med 40 till 80 mg / d, och behandlingsförloppet är i allmänhet 3 till 6 dagar. Kan ökas eller minskas beroende på kroppsvikt.
2. Användning av immunreglerande läkemedel: Subkutan injektion av tymosin 2 till 3 gånger per vecka har vissa effekter på att förbättra patientens immunfunktion, förhindra att sjukdomen blir värre och förkorta tiden för avgiftning. På grund av avsaknaden av specifika antikroppar stöds för närvarande inte hög dos intravenös immunoglobulinbehandling. Vissa patienter har dock låga nivåer av lymfocyter och risken för saminfektion med andra virus. Humant immunglobulin kan infunderas intravenöst vid 10 g / d i 3 till 5 dagar.
3. Noggrann diagnos och behandling av kombinerade bakterie- och svampinfektioner: klinisk mikrobiologisk övervakning av alla allvarliga och kritiskt sjuka patienter. Patientens sputum och urin hålls dagligen för odling och patienter med hög feber bör odlas i tid. Alla patienter med misstänkt sepsis som har inneboende vaskulära katetrar bör skickas till perifera venblodskultur och kateterblodkultur samtidigt. Alla patienter med misstänkt sepsis kan överväga att samla perifert blod för molekylär diagnostiska test för etiologi, inklusive PCR-baserad molekylärbiologitestning och nästa generations sekvensering.
Förhöjda procalcitoninnivåer har konsekvenser för diagnosen sepsis / septisk chock. När patienter med ny typ av coronaviruspneumoni blir sämre ökar nivån av CRP, vilket inte är specifikt för diagnosen sepsis orsakad av bakterie- och svampinfektioner.
Kritiskt sjuka patienter med öppna luftvägar är ofta benägna att bakteriella infektioner och svampinfektioner i ett senare skede. Om sepsis inträffar, bör empirisk antiinfektionsbehandling ges så snart som möjligt. För patienter med septisk chock kan empiriska antibakteriella läkemedel användas i kombination innan de får en etiologisk diagnos, samtidigt som de täcker de vanligaste Enterobacteriaceae-, Staphylococcus- och Enterococcus-infektionerna. Patienter med infektion efter sjukhusvistelse kan välja β-laktamashämmarkomplex. Om behandlingseffekten inte är god eller om patienten har allvarlig septisk chock kan den ersättas med läkemedel mot karbapenem. Om man beaktar enterokocker och stafylokockinfektioner kan glykopeptidläkemedel (vankomycin) läggas till för empirisk behandling. Daptomycin kan användas för infektioner i blodomloppet och linezolid kan användas för lunginfektioner. Uppmärksamhet bör ägnas åt kateterrelaterade infektioner hos kritiskt sjuka patienter, och behandling bör empiriskt täckas med meticillinresistenta stafylokocker. Glykopeptidläkemedel (vancomycin) kan användas för empirisk behandling. Candida-infektion är också vanligare hos kritiskt sjuka patienter. Candida bör täckas empiriskt vid behov. Echinocin-läkemedel kan tillsättas. Med längden på sjukhusinläggningen för kritiskt sjuka patienter har läkemedelsresistenta infektioner gradvis ökat. Vid denna tid måste användningen av antibakteriella läkemedel justeras enligt läkemedelskänslighetstester.
4. Förebyggande och kontroll av nosokomial infektion:
I enlighet med det grundläggande systemet för infektionsförebyggande och kontroll av medicinska institutioner (prövning) från National Health and Health Commission år 2019, genomför aktivt evidensbaserat infektionsförebyggande och kontroll av interventionsstrategier för att effektivt förhindra ventilatorrelaterad lunginflammation och intravaskulär Multidrogresistenta bakterier och svampinfektioner såsom kateterrelaterade blodomflödesinfektioner, kateterrelaterade urinvägsinfektioner, karbapenemresistenta gramnegativa baciller. Follow Följ strikt National Health and Health Commission: s "Tekniska guide för förebyggande och kontroll av ny Coronavirusinfektion i medicinska institutioner (första upplagan)", "Riktlinjer för användning av vanliga medicinska skyddande produkter i förebyggande och kontroll av lunginflammation av ny Coronavirusinfektion (försök)" och "New CoronaryPneumonia" Under epideminperioden stärkte de tekniska riktlinjerna för skydd av medicinsk personal (genomförande av försök), styrning av processen, korrekt valt och använt personlig skyddsutrustning såsom masker, klänningar, skyddskläder, ögonmasker, skyddsmasker, handskar och strikt implementering av olika desinficerings- och isoleringsåtgärder. Minimera risken för nosokomiala infektioner och förhindra 2019-nCoV-infektioner på sjukhus av sjukvårdspersonal.
5. Behandling av spädbarn och små barn:
Endast mild symtomatisk oral behandling behövs för milda barn. Förutom symtomatisk oral administrering för barn med vanlig typ, kan behandling med syndromdifferentiering övervägas. Om de kombineras med bakteriell infektion kan antibakteriella läkemedel tillsättas. Barn som är allvarligt sjuka är huvudsakligen symptomatiska och stödjande. Ribavirininjektion gavs antiviral terapi empiriskt vid 15 mg / kg (2 gånger / dag). Behandlingsförloppet översteg inte 5 dagar.
(V) Behandlingsplan för integrerad traditionell kinesisk och västerländsk medicin
Kombinationen av traditionell kinesisk och västerländsk medicin för behandling av ny coronaviruspneumoni kan förbättra den synergistiska effekten. För vuxna patienter kan tillståndet förbättras genom differentiering av TCM-syndrom. För lätta patienter ges de med ett syndrom av vindvärmetyp den traditionella kinesiska medicinen Yinqiaosan plus och minus behandling, de med gastrointestinala symtom och de med fuktvätning och yang-typ-syndrom ges tillägg och subtraktion av ZhipuXialingDecoction och SanrenDecoction. För vanliga patienter kan de med syndrom med varm och ond stagnation av lungorna behandlas med kinesisk medicin Ma Xing Shi Gan avkok, de med syndrom av fukt och stagnation av lungor kan behandlas med traditionell kinesisk medicin Da Yuan Yin, Gan LuFang Dan, etc., som kan kontrolleras i viss utsträckning Progression av sjukdomen, vilket minskar förekomsten av vanligt till svårt; för anorexi, illamående, uppblåsthet, trötthet, ångest och sömnlöshet kan tillägg och subtraktion av kinesisk medicin Xiao Chai Hu Tang avsevärt förbättra symtomen. För svåra patienter, om febern kvarstår eller till och med hög feber, uppblåsthet och torr avföring är stängda, och de som är värmetoleranta och lungorna är stängda, ge det kinesiska läkemedlet DachengqiDecoction-lavemang för att lindra feber eller minska feber eller använda kinesisk medicin. Behandlingen av BaihuDecoction, Shengjiang San och XuanbaiChengqiDecoction tillsattes och subtraherades för att avbryta tillståndet och minska förekomsten av tung till kritisk sjukdom. Barn med lätta patienter, när sjukdomen tillhör försvararen, kan läggas till eller subtraheras från Yinqiaosan eller Xiangsusan. Vanliga barn, de med fuktig värme och stängda lungor, får Ma Xing Shi Gan Decoction och SanrenDecoction; de med måttlig brinnande fukt och värme som uppblåsthet och kräkningar med bukdistribution kan läggas till eller subtraheras utan att ändra Jinzhengqi San. För svåra patienter med epidemi och stängd lunga (för närvarande sällsynt i landet), vänligen hänvisa till vuxna XuanbaiChengqi-avkok och Manna-desinfektion Danjiao; om giftet är varmt kan gasen inte passera, och läkemedlen är inte bra, Rabarberavkoket ges till lavemang i nödsituationer.
(6) Utsläppsstandarder
Patienter som uppfyller följande villkor samtidigt kan övervägas för urladdning: body Kroppstemperaturen återgår till normal> 3 d; ② Respirationssymptom förbättras avsevärt; m Bildundersökning av lungorna visar en signifikant förbättring av akuta exsudativa skador; ④Nukleas nukleinsyratest (provtagningstid) Åtminstone 1 d); the Efter nukleinsyratestet i andningsorganet är negativt är det fekala patogen-nukleinsyratestet också negativt; ⑥Den totala sjukdomsförloppet överstiger 2 veckor.
(VII) Hälsohantering av utskrivna patienter
1. För utskrivna patienter krävs fortfarande noggrann uppföljning. Uppföljning rekommenderas från 2 veckor och 4 veckor efter utskrivning till den angivna uppföljningskliniken.
2. När patienten släpps ut från sjukhuset ska bostadsort och adress i staden anges.
3. Patienterna ska vila hemma i 2 veckor efter att de lämnat sjukhuset, undvika aktiviteter på offentliga platser och måste bära masker när de går ut.
4. Enligt patientens adress (inklusive hotell eller hotell) kommer den relevanta distriktshälso- och hälsokommittén att organisera motsvarande medicinska institution för att göra ett bra jobb med hälsohantering. Fackmän besöker patientens temperatur två gånger om dagen i 2 veckor, frågar om deras hälsostatus och utför relaterad hälsoutbildning.
5. Om feber och / eller luftvägsymtom återkommer, ska motsvarande medicinska institution rapportera till distriktshälso- och hälsokommissionen och distriktscentra för sjukdomskontroll och förebyggande i tid, och hjälpa till att skicka dem till den utsedda medicinska institutionen i området för behandling.
6. Efter att ha mottagit rapporten rapporterar distriktets hälso- och hälsokommitté och distriktscentra för sjukdomskontroll och förebyggande i rätt tid till den överordnade avdelningen.
Skicka feedback
Andra behandlingar där Vitamin C igår
Vitamin C används i samband med cancerbehandling och gör nytta för patienterna. Studier i USA visar detta.
https://www.cancer.gov/research/key-initiatives/ras/ras-central/blog/2020/yun-cantley-vitamin-c
Vitamin C användbart i samband med blodförgiftning.
https://journal.chestnet.org/article/S0012-3692(16)62564-3/fulltext
Vitamin c för att undvika åderförkalkning
Historien om C-vitamin lär fortsätta!